一次细心的观察,医生成功避免了患者发生严重
刚刚过去的四月,我收获了许多,甚至可以用刻骨铭心来形容。这是因为,我差一点遭遇职业生涯中为数不多的麻醉意外。
上一次究竟是什么时候,我已经记不清了。可是这次,我一定会记很久,甚至终身铭记。之所以会这么深刻,是因为这次麻醉意外挑战了我一直引以为豪的麻醉技术。
自进入临床的第一天,我一直在坚持使用“平针法”做硬膜外穿刺,并且颇有心得。这种穿刺方法,理论上是将脊柱后方的棘上韧带、棘间韧带以及黄韧带纵向剖开。其结果,可以减少锐利的硬膜外穿刺针横向切断韧带。
我们都知道,脊柱是“生命之梁”。当脊柱出现问题之后,劳动能力将大大锐减,甚至连自理可能都会成问题。如果患者是家里的壮劳力,一旦脊柱无法扛起家里的重担,这个家就毁了。

因此,这也是我这么多年一直坚守纵向剖开脊柱各韧带的主要原因。尽管有人说横向切割韧带会有明显的穿刺层次感、大大降低穿刺难度,也有研究显示转针可能带来意外的钻破硬脊膜的风险。但是,哪怕对患者有一点点获益,我也愿意去坚持。
据我初步了解,目前使用纵向穿刺、到黄韧带之后再转针的麻醉医师人数是很少的,也许只有几分之一。为了应对随时可能会发生的学术争鸣、唇枪舌战,我还特地查阅了相关资料。但资料少得可怜,几乎都只是个案报道。据老前辈口述经验,说这种转针法可能有25%的概率钻破硬脊膜,但几乎无从查证,也不可能有人故意去做这个实验。
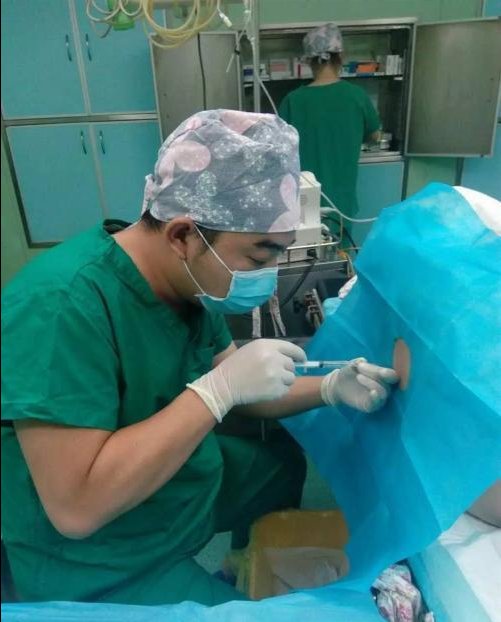
这个患者是一例阑尾炎手术,因患者经济有困难,我决定为她实施硬膜外麻醉。在以前,几乎所有的阑尾炎都是在局麻或者硬膜外麻醉下完成的。只不过,最近一些年,外科医生更喜欢舒适的全麻肌松手术条件,越来越多的阑尾炎在全麻下完成了。
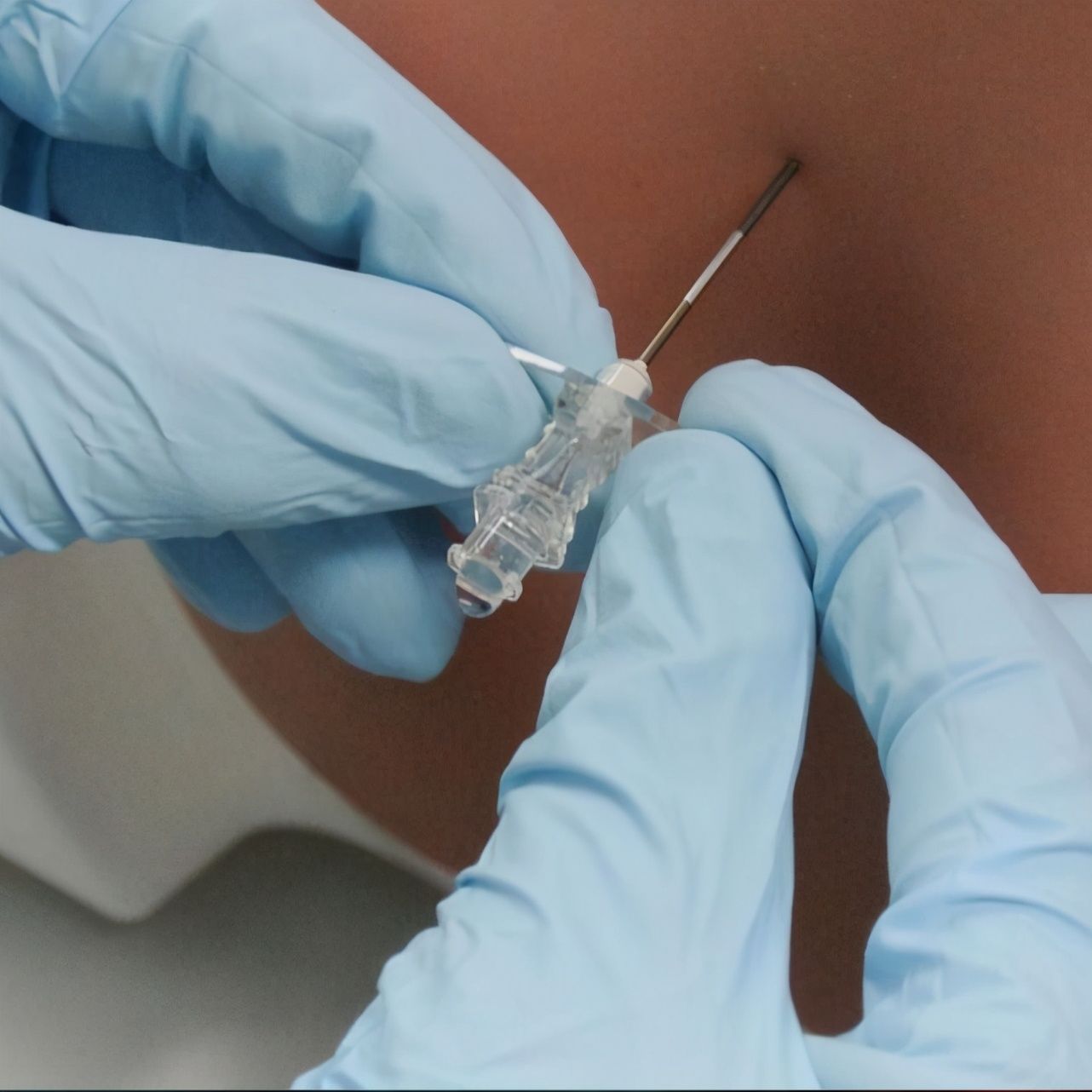
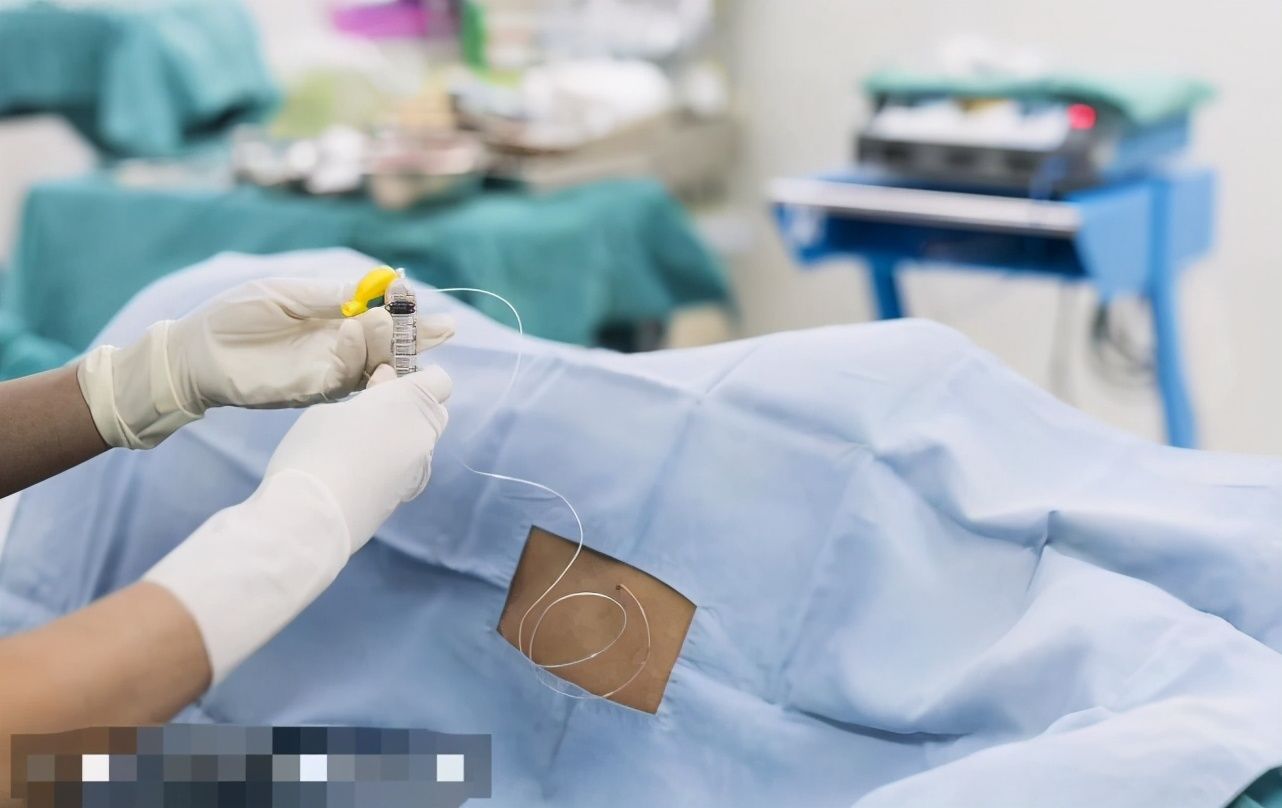
麻醉穿刺环节,我一如既往地使用“平针法”做硬膜外穿刺。然而在穿刺过程中发现,硬膜外导管里有些许的血液回流。常规情况下,只需要将导管拔出少许,再进行测试,如果没有血液、并且阻力实验以及液面降落实验都很好的情况下,我们就默认为硬膜外置管成功。
但是,在接下来的注射“实验量”环节,有如教科书般的局麻药中毒表现,让我立刻警觉起来。当我刚刚推注过3毫升“实验量”后,也就几十秒的时间,患者就说耳朵嗡嗡响、视物模糊、口唇发麻……
没等她说完,我一把将面罩扣在了她的口鼻处。我知道,高流量的吸氧可以为之后可能发生的大抢救赢得更多机会。
之后,尽管患者很快就没有了那些异常的感觉,但我及时将麻醉方式改为了全麻。尽管我知道她的家庭并不富裕,但我清楚的是,命没了,就什么都没了。
事后,一次及时“止损”的麻醉,让我陷入了沉思:该不该坚持下去?
很快,在我脑海中就有了答案:应该坚持!这是因为,即使是神,也不可能十全十美,更何况我们只是肉身的医生。医疗中的意外和风险,将会一直与医疗伴行。至于这个技术或者方法是否值得坚持,关键看对大多数患者是否有益。我们不能因为一例的意外,而裹足不前。
最后,我想对大家说:医生一定是最希望你活下来的那个人,在赢得胜利的路上,一定要更多地相互理解和信任!
