一篇儿童区域麻醉医生和疼痛专家关于床旁超声

引言
床旁超声(point of care ultrasound,PoCUS)是一项由受训临床医生在患者床旁进行超声检查并获取诊断信息,经常应用在紧急情况下并指导临床决策。床旁超声已广泛应用在成人急诊、监护室和围术期的床边评估。床旁超声技术能提供与许多器官系统(心、肺、胃肠)相关的高质量生理情况信息,以便于做出更全面的决策。然而,儿童床旁超声技术落后于成人并且儿童围术期床旁超声的文献有限。与超声为儿童区域麻醉带来诸多益处相似,PoCUS在儿童麻醉实践中的应用可能将会进一步推进。PoCUS正在成为一种必要的诊断工具,该技术日益成熟将改善患儿的监护条件。
尽管儿童和成人PoCUS成像有许多相似之处,但由于手术方式、并发症和婴幼儿生理条件的不同,其适应证和临床意义也不同。例如,与成人相比,呼吸病因在儿童术中心脏骤停中所占的比例更高,PoCUS已被证明在血流动力学不稳定的情况下具有区分心源性和呼吸病因的价值。
这篇文章将概述目前关于上述主题的研究,包括适应症、图像获取、结果分析,并将结果整合到围手术期决策中。虽然适用范围很广,这篇文章主讲气道和肺,胃和心脏的床旁超声使用。最终目的是揭开小儿PoCUS的神秘面纱,并提供证据证明PoCUS的优势,以促进儿童区域麻醉和疼痛医生对PoCUS的更好应用。
气道和肺的超声
气道和肺的超声检查可排除与区域麻醉相关的气胸或膈神经麻痹,来识别呼吸窘迫的病因。尤其是绝大多数的手术患儿(97%)在进行区域麻醉的同时也接受全麻及辅助或控制通气。超声成像为识别气管导管(ETT)的大小和位置以及呼吸窘迫的不同原因提供了新的方法。
气道
适应症
超声成像可以用来确定ETT的位置和合适的大小。适当大小的气管插管对儿童来说是重要的,以避免过度的气管压力,同时优化呼吸阻力和减少尝试插管的次数。既往基于体重、身高和年龄的公式对带囊和无囊ETT预测精度只有31%-45%。此外,儿童的头部比例较大,张口较小,舌头较大,喉部靠前,会厌较短,这使得儿童气管插管时难以看到声门,导致插管次数增多,ETT错位。考虑到儿童的高代谢率和高耗氧量,长时间或多次插管尝试会导致更快的动脉氧饱下降。在婴儿气管插管过程中,误插入食道的发生率高达21%,导致低血压和实施胸部按压发生率分别为4%和3%。这使得在婴幼儿中放置ETT是一项高风险的操作,需依赖于对ETT位置的快速验证。传统方式是通过听诊和呼气末二氧化碳波形来快速确认ETT体位是否正确,但这两种方法都不可靠。
图像获取
在进行气管超声检查时,应将患者置于仰卧位,下巴上翘以便插管。在胸骨切迹上方的气管上放置高频线振探头,可对气管和食管进行成像(图1)。食管位于气管的外侧。
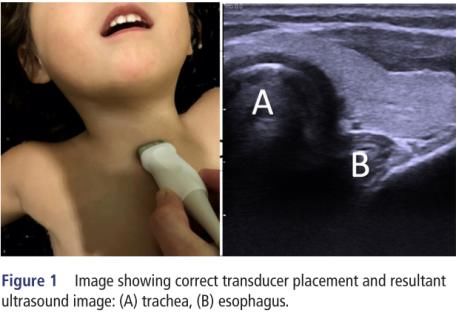
整合分析
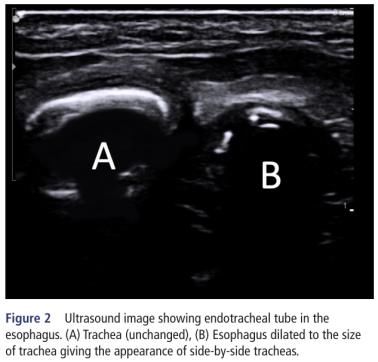
超声测量声门下气管直径与气道口径相关,可用于计算适当的ETT外径,预测精度为60%-75%。气管中存在的空气阻碍了超声波的传播,使直接观察气道内ETT其变得困难。因此,可以使用其他信息来确定ETT的位置。在插管过程中,观察到食道变窄且声门下变宽提示气管插管成功,而气管和食道出现“双气管征”则提示食道内插管(图2)。成人和儿童文献显示,该方法的敏感性和特异性分别为98.5% - 100%和75%-100%。这种验证插管成功的方法是实时快速的,并消除了呼吸测试。肥胖、气道异常、颈部短和颈托都可能限制其可视化。
肺
胸膜运动的超声显像可以证实肺通气。尽管肺泡和肺实质由于空气的存在和阻抗而不能直接显示,特征伪影征象可用于识别正常肺和病理肺情况。
适应症
由于儿童气管相对较短,其气管插管的风险会增加。在麻醉儿童的研究中,意外支气管插管占呼吸原因引起心脏骤停的4%。听诊是目前确认的金标准,但在成人气管插管中有38%的支气管插管和5%的儿童支气管插管,听诊未能识别。
图像获取
在儿童中超声探头是根据病人的大小、超声路径和目标深度来选择的。对于胸膜浅表显像,高频(6 – 18MHz)线阵探头是首选;对于体重超过40kg的患儿,也可以使用相控阵和凸阵探头。探头垂直放置(指示器朝向头部)于锁骨中线或腋中线的肋间隙上方(图3),并在垂直线上移动以至少看到两处肋骨阴影。
